这是一个非常好的问题,也是很多胃病患者共同的困惑,胃病之所以常常被认为是“难治”的,并不是因为它绝对无法治愈,而是因为它具有复杂性、反复性、病因交织以及易受生活习惯影响等特点。
我们可以从以下几个核心层面来理解为什么胃病难治:

(图片来源网络,侵删)
病因复杂多样,常常“藕断丝连”
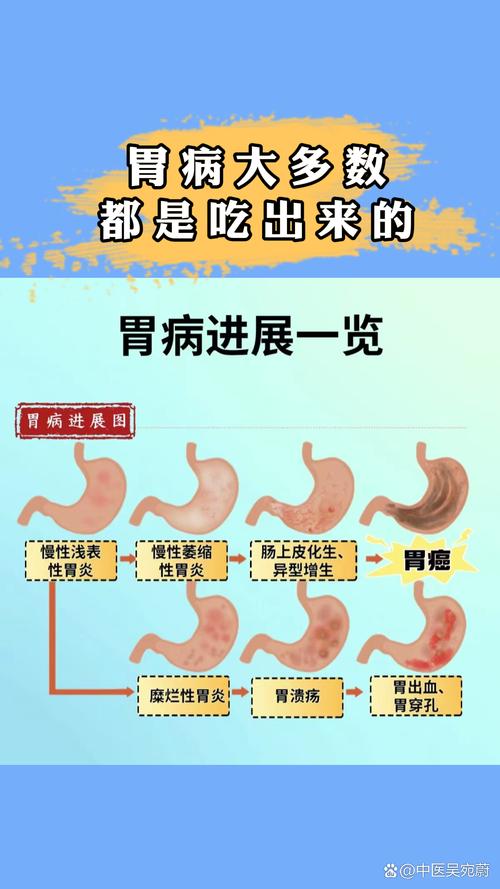
胃病不是单一的疾病,而是一个庞大的家族,其背后的病因各不相同,甚至多种病因同时存在。
-
感染因素(幽门螺杆菌):
- “元凶”顽固:幽门螺杆菌(Hp)是许多慢性胃炎、胃溃疡甚至胃癌的罪魁祸首,这种细菌能在胃酸强腐蚀性的环境中生存,并破坏胃黏膜屏障。
- 根除不易:虽然现在有标准的四联疗法(两种抗生素+一种质子泵抑制剂+一种铋剂),但细菌可能产生耐药性,导致首次治疗失败,患者依从性差(比如没吃完药、自行停药)也会影响根除率。
- 易再感染:根除成功后,如果家庭成员中有感染者,或者个人卫生习惯不佳,存在再次感染的风险。
-
生活习惯因素:
- “病从口入”的长期影响:现代人的饮食习惯,如暴饮暴食、三餐不定、喜食辛辣油腻、吸烟、饮酒、喝浓咖啡/浓茶等,会持续不断地刺激胃黏膜,导致损伤和修复的恶性循环。
- 压力与情绪:胃被称为“第二大脑”,情绪(焦虑、紧张、抑郁)会通过脑-肠轴直接影响胃的功能,长期压力会导致胃酸分泌异常、胃动力紊乱,形成“功能性胃病”或加重器质性病变,这种病因很难用药物根除,需要调整心态和生活方式。
-
药物因素:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 药物损伤:长期服用某些药物,特别是非甾体抗炎药,如阿司匹林、布洛芬、对乙酰氨基酚等,会直接损伤胃黏膜,导致药物性胃炎或溃疡。
- 治疗矛盾:有些患者因为其他疾病(如关节炎)必须服用这类药物,这就形成了治疗上的矛盾,需要在医生指导下进行胃黏膜保护,增加了治疗的复杂性。
病理生理特点:胃的特殊工作环境
- 强酸环境:胃需要分泌强胃酸来消化食物,这种环境本身对黏膜就是巨大的考验,一旦保护屏障(胃黏膜)被破坏,胃酸就会持续“消化”自己的胃壁,导致溃疡难以愈合。
- 持续刺激:我们每天都要进食,食物本身就是对胃的一种刺激,在胃病未愈期间,任何食物都可能是潜在的刺激源,不像骨折可以“打石膏固定”让其静养,胃需要持续不断地工作,这给修复带来了难度。
- 黏膜修复缓慢:胃黏膜的修复需要时间,如果病因没有根除(如仍在饮酒、感染未除),修复过程就会不断被打断,导致迁延不愈。
诊断上的挑战
- 症状不典型:胃病的症状,如上腹痛、腹胀、反酸、嗳气、恶心等,缺乏特异性,很多人会误以为是普通消化不良,自行服药,延误了最佳治疗时机。
- “金标准”有创:确诊慢性胃炎、胃溃疡等,最准确的方法是胃镜检查,虽然胃镜技术已经很成熟,但它是一种有创检查,部分患者会感到恐惧和不适,导致不愿意及时检查,从而无法早期明确诊断和进行针对性治疗。
- 功能性疾病的诊断困境:对于功能性胃病(如功能性消化不良),患者有各种不适,但胃镜等检查却显示无明显器质性病变,这类疾病的治疗更侧重于对症和调整生活方式,效果因人而异,容易让患者觉得“治不好”。
治疗与康复的“持久战”
- “三分治,七分养”:胃病的治疗,药物只占一部分,更重要的是长期的“养”,这要求患者有极强的自律性,严格戒烟戒酒、规律饮食、管理情绪、避免熬夜,这对很多人来说是非常困难的。
- 易复发:即使经过治疗,症状暂时缓解,但如果生活习惯不改变,或者幽门螺杆菌未根除,胃病非常容易复发,很多患者陷入了“治疗-缓解-复发-再治疗”的怪圈。
- 癌变风险:某些胃病,如慢性萎缩性胃炎、胃溃疡,有癌变的风险,虽然癌变率不高,但这个“定时炸弹”的存在,让患者和医生都不敢掉以轻心,需要长期定期复查(胃镜),给患者带来了巨大的心理压力和经济负担。
为什么难治?
- 根除病因难:尤其是幽门螺杆菌的耐药性和再感染,以及难以改变的生活习惯和压力。
- 修复环境差:胃需要持续工作,在强酸和持续刺激下自我修复,条件苛刻。
- 诊断要求高:需要依赖胃镜等有创检查,容易延误。
- 康复依赖自律:治疗效果极大程度上取决于患者能否长期坚持健康的生活方式,这是一场“持久战”。
给胃病患者的建议:
- 明确诊断是第一步:不要自己当医生,出现症状及时就医,必要时做胃镜,搞清楚“敌人”是谁。
- 遵从医嘱,足疗程治疗:特别是根除幽门螺杆菌,一定要按时按量吃完药,并复查确认是否成功。
- 把“养胃”当成终身事业:这不是一句空话,把健康饮食、规律作息、情绪管理融入日常生活。
- 保持耐心和信心:胃病的恢复需要时间,不要指望一两周就能根治,与医生建立长期的合作关系,定期复查,调整方案。
胃病虽“难治”,但绝非“不治之症”,只要找到病因,科学治疗,并持之以恒地“养”,绝大多数胃病都可以得到有效控制,患者完全可以恢复正常的生活质量。
(图片来源网络,侵删)





暂无评论,1人围观