子宫肌瘤的最新手术方法随着医学技术的进步不断发展和完善,目前主流的手术方式已从传统的开腹手术逐渐转向微创化、个体化和精准化治疗,以满足不同患者的生育需求、症状改善和生活质量提升需求,以下从手术分类、适应症、技术特点及术后恢复等方面详细介绍当前子宫肌瘤的前沿手术方案。
微创手术:主流选择与技术创新
微创手术是目前子宫肌瘤治疗的首选,主要包括腹腔镜手术、宫腔镜手术及机器人辅助手术,具有创伤小、出血少、恢复快等优势。腹腔镜子宫肌瘤剔除术适用于肌壁间及浆膜下肌瘤,通过在腹部打3-4个小孔置入器械完成手术,近年来随着能量设备(如超声刀、等离子刀)的改进,手术时间缩短至30-60分钟,术中出血量可控制在50ml以内,对于直径≥5cm的肌瘤,可采用腹腔镜下肌瘤粉碎术取出,但需警惕潜在的肿瘤播散风险,术前需排除恶性可能。
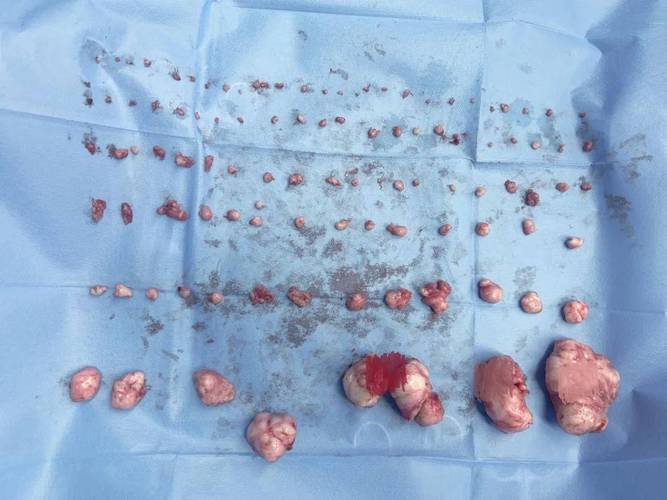
宫腔镜手术是黏膜下肌瘤的“克星”,特别是对于0-4型(根据国际宫腔镜学会分类)黏膜下肌瘤,可通过宫腔镜电切系统(如单极/双极等离子电切)完整切除肌瘤,保留子宫完整性,最新技术中,冷刀宫腔镜系统(如微型剪刀)避免了电能对子宫内膜的热损伤,更适合有生育需求的患者,术后妊娠率可达80%以上,且子宫破裂风险低于传统电切术。
达芬奇机器人手术系统是腹腔镜的升级版,提供三维高清视野和机械臂的灵活操作,适用于深部肌壁间肌瘤、多发肌瘤或既往有盆腔手术史的患者,其缝合精确度更高,能减少术后粘连发生,但费用较高,尚未在基层医院普及。
聚焦超声消融与介入治疗:非手术新选择
对于无法耐受手术或希望保留子宫的患者,高强度聚焦超声消融(HIFU)和子宫动脉栓塞术(UAE)成为重要替代方案,HIFU通过体外聚焦超声波,在肌瘤内产生瞬间高温(60-100℃)使其凝固坏死,无需开腹或穿刺,适合单发、直径≤10cm的肌瘤,术后3-6个月肌瘤体积可缩小50%-70%,但其疗效受肌瘤位置(如靠近子宫角或内膜)和患者体型影响,术前需通过MRI评估适应症。
UAE通过导管栓塞子宫动脉,阻断肌瘤血供,使其缺血萎缩,尤其适合出血症状明显、合并严重内科疾病的患者,最新改良的 UAE联合Gelatin Sponge颗粒可降低卵巢功能早衰风险,术后痛经缓解率约90%,但可能影响卵巢储备功能,有生育需求者需谨慎。
传统开腹手术的精准化改良
尽管微创手术成为主流,但对于巨大肌瘤(如直径≥15cm)、可疑恶变或广泛盆腔粘连的患者,开腹手术仍不可替代,近年来,通过精准解剖层面分离技术(如阔韧带前后叶间隙、子宫动脉上行支识别)减少术中出血,采用可吸收线连续缝合关闭瘤腔,降低术后血肿和粘连风险,对于无生育需求且症状严重的患者,腹腔镜辅助下阴式子宫切除术(LAVH)结合了微创和阴式手术的优势,术后疼痛更轻,恢复更快。
个体化治疗策略的选择依据
手术方式的选择需综合肌瘤特征(数量、位置、大小)、患者年龄、生育需求及症状严重程度,以下为不同情况的推荐方案:
| 患者情况 | 推荐手术方式 | 优势 |
|---|---|---|
| 黏膜下肌瘤(0-4型) | 宫腔镜肌瘤切除术(冷刀优先) | 保留生育功能,创伤极小,恢复快 |
| 肌壁间肌瘤(直径<5cm) | 腹腔镜肌瘤剔除术 | 微创,术后妊娠率高 |
| 肌壁间肌瘤(直径≥5cm) | 机器人辅助腹腔镜手术或开腹手术 | 操作精准,减少复发风险 |
| 多发肌瘤(5-10个) | 腹腔镜/机器人手术,术中超声定位 | 完整剔除微小肌瘤,降低复发率 |
| 单发肌瘤,无生育需求 | 子宫动脉栓塞术或HIFU | 非侵入性,保留子宫 |
| 绝经后肌瘤,快速增大 | 开腹或腹腔镜全子宫切除术+快速病理检查 | 排除恶性可能,根治症状 |
术后管理与长期随访
无论选择何种手术,术后均需定期随访,肌瘤剔除术后建议避孕6-12个月(妊娠方式需根据手术切口情况评估),术后3-6个月复查超声评估肌瘤残留或复发情况,HIFU和UAE术后需定期监测肌瘤体积缩小程度及症状改善情况,对于未绝经患者,建议每年进行妇科超声及肿瘤标志物检查。
相关问答FAQs
Q1:子宫肌瘤剔除术后多久可以备孕?
A:术后备孕时间取决于手术方式及肌瘤位置,腹腔镜或开腹肌瘤剔除术需避孕6-12个月,确保子宫切口愈合;宫腔镜黏膜下肌瘤切除术后避孕1-3个月即可;若手术穿透宫腔或肌瘤位于深部肌层,需延长至12-18个月,建议孕前通过超声评估子宫切口愈合情况,必要时行MRI检查。
Q2:HIFU治疗子宫肌瘤后会有哪些副作用?如何应对?
A:常见副作用包括治疗区域皮肤灼伤(轻度,可自愈)、下腹部疼痛(约30%,可服用非甾体抗炎药)、阴道排液(术后1-2周,多呈淡血性),罕见并发症包括神经损伤(如下肢麻木,多为一过性)或肠管损伤(需立即手术),术后需避免剧烈运动和重体力劳动3个月,定期复查MRI评估疗效,若肌瘤缩小不明显或症状无改善,可考虑二次治疗或手术干预。





暂无评论,1人围观