肥胖是什么原因引起的,这是一个涉及生理、心理、社会及环境等多重因素的复杂问题,其核心机制是能量摄入长期超过能量消耗,导致多余能量以脂肪形式储存体内,但深入分析会发现,这一简单平衡背后隐藏着多层次、相互交织的诱因,既包括个体内在的遗传与代谢特征,也涵盖外在的生活习惯与社会环境因素。
从遗传与生物学角度看,基因在肥胖发生中扮演着重要角色,研究表明,肥胖有明显的家族聚集性,如果父母双方均肥胖,子女患肥胖的概率高达70%-80%,而父母均正常时,这一概率降至10%左右,目前已发现超过100个与肥胖相关的基因,这些基因通过影响食欲调控(如LEP基因编码瘦素,POMC基因影响阿黑皮素原转化)、脂肪细胞分化、能量代谢率等过程,增加个体对肥胖的易感性,FTO基因变异会使基础代谢率降低3%-5%,同时增加高热量食物的摄入欲望,部分内分泌疾病也会直接导致肥胖,如库欣综合征(皮质醇分泌过多)、甲状腺功能减退(代谢率下降)、多囊卵巢综合征(胰岛素抵抗导致脂肪堆积)等,这些病理状态会打破能量平衡,引发继发性肥胖。
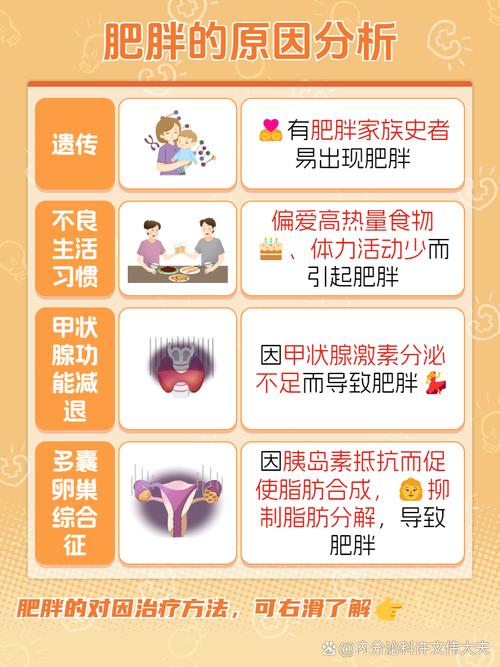
内分泌代谢因素是调节能量平衡的核心环节,胰岛素抵抗是肥胖,尤其是腹型肥胖的重要特征,细胞对胰岛素敏感性下降,促使胰岛β细胞分泌更多胰岛素以维持血糖稳定,而高胰岛素水平会促进脂肪合成并抑制脂肪分解,形成“胰岛素抵抗-高胰岛素血症-脂肪堆积”的恶性循环,瘦素-饥饿素系统的失衡同样关键:瘦素由脂肪细胞分泌,通过下丘脑抑制食欲、增加能量消耗;饥饿素则由胃分泌,刺激饥饿感,肥胖患者常存在“瘦素抵抗”,即血液中瘦素水平升高,但大脑无法有效接收其信号,导致饱腹感缺失,持续进食,年龄增长伴随的基础代谢率下降(30岁后每十年降低约1%-2%)、性别差异(女性脂肪率天生高于男性,且更年期后雌激素减少,脂肪易向腹部转移)等生理变化,也会增加肥胖风险。
生活方式与行为因素是现代社会肥胖高发的主要推手,饮食结构不合理是最直接的诱因:高糖、高脂、高热量食物(如油炸食品、含糖饮料、精加工零食)摄入过多,这些食物能量密度高、饱腹感差,易导致过量进食;膳食纤维摄入不足则会影响肠道菌群平衡,部分有害菌会促进能量吸收并引发炎症反应,进食习惯同样重要,例如进食速度过快(大脑接收饱腹信号需15-20分钟,过快进食易在饱腹感出现前已过量)、三餐不规律(尤其是跳过早餐,导致午餐晚餐暴饮暴食)、夜间加餐(夜间活动量少,多余能量更易转化为脂肪)等,运动量不足是另一关键因素:久坐不动的工作与生活方式(如日均静坐时间超过8小时)使能量消耗大幅减少,而规律运动不仅能直接消耗热量,还能提高基础代谢率、改善胰岛素敏感性,睡眠不足(成人每晚睡眠少于6小时)会扰乱瘦素和饥饿素的分泌,增加饥饿感,同时降低自控力,倾向于选择高热量食物;压力过大则通过激活下丘脑-垂体-肾上腺轴,导致皮质醇升高,促进腹部脂肪堆积,并引发情绪性进食。
社会环境与心理因素在肥胖发生中的作用日益凸显,现代社会食物供应极大丰富,高热量、低价食品随处可见,而食品工业通过营销策略刺激消费(如“大份量”促销、儿童食品高糖化),增加了过量摄入的可能性,城市化进程导致人们出行依赖汽车、体力劳动减少,公共运动设施不足也限制了日常活动量,心理因素方面,抑郁、焦虑等情绪问题可能通过“情绪进食”缓解压力,即通过摄入高糖高脂食物获得短暂愉悦;某些精神类药物(如抗抑郁药、抗精神病药)也有增加体重的不良反应,社会经济地位较低的人群可能因健康食品价格较高、营养知识匮乏,更易选择廉价高热量食物,形成“肥胖-贫困”的循环。
综上,肥胖是遗传易感性、内分泌代谢异常、不良生活方式、社会环境及心理因素共同作用的结果,单一因素往往难以解释个体肥胖的发生,应对肥胖需要综合干预,包括调整饮食结构、增加运动、改善睡眠、管理压力,必要时结合医疗手段(如药物治疗、代谢手术)及社会支持系统,才能有效实现能量平衡与体重管理。

相关问答FAQs
Q1:遗传因素注定会让人肥胖吗?
A1:并非如此,遗传因素只是增加了肥胖的易感性,但是否发病主要由后天生活方式决定,即使携带肥胖相关基因,通过合理饮食(如控制总热量、增加膳食纤维)、规律运动(每周150分钟中等强度有氧运动+2次力量训练)、保持健康作息(每晚7-8小时睡眠)等干预措施,仍可有效维持正常体重,研究表明,健康生活方式可使肥胖基因的“风险效应”降低40%-50%。
Q2:快速减肥后体重反弹,是否与肥胖原因有关?
A2:是的,体重反弹多与减肥方式不当及肥胖原因未解决有关,极端节食会导致肌肉流失、基础代谢率下降,恢复正常饮食后更易反弹;若未改善胰岛素抵抗、瘦素抵抗等代谢问题,或未纠正不良饮食习惯(如爱吃甜食、晚餐过饱),体重会快速回升,科学减肥需结合饮食控制(适度热量缺口)、运动(有氧+抗阻)、行为干预(记录饮食、避免情绪进食),并长期坚持,才能降低反弹风险。






暂无评论,1人围观